認知症の方を介護をする際に知っておきたいこと
家族が認知症になって介護が必要になった場合、どのように対応していけば良いか解説していきます。
認知症の症状のなかには、もの忘れや徘徊、被害妄想など介護者にとって負担が大きい症状もありますが、認知症についての理解を深めておくことで介護がしやすくなります。
人としての尊厳を大切にした介護

認知症介護をするうえで認識しておきたいのが、「人としての尊厳を大切にした介護」をすることです。認知症となった本人には、少しずつ変化する自分の状況に不安な気持ちを覚えています。
そのため、その不安な気持ちにも寄り添って介護をおこなうことが大切です。
また、認知症の症状が現れた際には、その行動の原因を考えてみることが大切です。認知症には記憶力の低下などのような中核症状と、周辺症状があります。
記憶障害や判断力の低下といった中核症状は、認知症になると必ず現れます。
一方、周辺症状は環境や性格、身体の状態などにより現れ、周囲の対応次第では改善されることもあります。
また、認知症と診断されても、以前できていたことがすぐにできなくなるわけではありません。少しずつ変化する症状と付き合いながら、「本人がこれまで通り生活できるよう見守り、ときに支援する」ことも大切です。
認知症介護の基本的ケア

認知症介護は、主に「見守り・観察」「健康管理」「気持ちのケア」「生活基盤のケア」の4つに分けられます。
以下で解説していきます。
見守り・観察
見守り・観察は、介護する側がどのように介護していくかを適切に把握するためにとても大切です。
徘徊などの行動の原因も、本人なりの目的や過去の習慣にある可能性があるので、すぐに注意などをせず、冷静に観察しましょう。
健康管理
認知症になると、周囲に自分の体調変化を伝えるのが困難になります。
薬をきちんと毎日飲むなど、自分自身で健康管理をすることが難しくなるので、介護者が気を配ることが大切です。
気持ちのケア
介護者は、認知症の方の気持ちに寄り添い、ただ話を聞くことも重要です。
認知症は記憶がなくなりますが、そのとき感じた感情は消えません。本人が失敗したことは記憶に残りませんが、怒られたことや怒鳴られた感情は残ります。
怒られたことで「あの人は怖い」と認識するため、良い関係性を築くことができません。
介護者は優しい笑顔で対応して、認知症の方に寄り添いましょう。
生活基盤のケア
また、認知症の方が興味のあること実行できる環境を整えることは、本人が自信を取り戻し、社会との関わりを感じるうえで重要となります。
このほかにも「トイレの場所がわからなくなった」「今日が何月何日かわからない」といった症状が出たときでも安心して暮らせるよう、トイレの場所に目印をつけたり、カレンダーや時計を見やすい場所に置いたり環境を整えてあげることも大切です。
認知症介護の2つの方針
認知症の方の介護方法は大きく分けて「在宅介護」と「施設介護」の2つに分けられます。
在宅介護は、自宅で家族が介護をする方法で、必要に応じてデイサービスや通所サービスを利用します。
施設介護は、老人ホームに入居し、施設の職員や外部のサービスから介護を受けます。
なお認知症の方が入居できる施設として、特別養護老人ホームやグループホーム、介護付き有料老人ホームが挙げられます。
次の項目で詳しく解説していきます。
認知症介護で介護保険サービスを利用する
家族が認知症と判断された場合には、介護保険サービスを利用しましょう。
サービスの利用方法からサービスの種類まで細かく解説していきます。
要介護認定を受ける
要介護度は「自立(非該当)」「要支援1〜2」「要介護1〜5」に分類されます。要介護度の数が高いほど症状が重くなり、利用限度額は大きくなります。
要介護度は、厚生労働省が定めた「要介護認定基準時間」によって定められ、介護の手間にかかる時間で判断されます。
そして、要介護認定を受けると、要支援は介護予防サービス、要介護は介護サービスが受けられ、それぞれ介護保険が適用されるため必ず認定を受けておきましょう。
要介護認定の申請方法
要介護認定の申請から認定までの大まかな流れは、次の通りです。
- 1.申請書類をもらう
- 申請書類は地域包括支援センターや、市区町村役場の担当課でもらえます。
- 要介護認定を受けたい旨を伝えて、必要な書類をもらいましょう。
- 役所まで行く時間がない方は、市区町村のウェブサイトからダウンロードできるので、活用するといいでしょう。
- 2.申請書類の提出
- 申請書類には、被保険者の介護保険被保険者証もしくは医療保険の被保険者証の番号を記入します。
- また、主治医もしくは市区町村が指定する医師による「主治医意見書」の用意も必要です。
- 申請書類の提出先は、介護保険課の窓口もしくは地域包括支援センターとなります。
- 3.訪問調査
- 申請が受理されると、訪問調査員による自宅や介護施設などへの訪問が行われます。
- 認知機能がどの程度低下しているのか、生活するうえでどんな支障が出ているのか、身体機能の状況などを把握するための聞き取り調査が実施されます。
- 4.要支援・要介護度認定
- 申請内容と訪問調査に基づき、申請から原則30日以内に要介護度が決定・通知されます。
- 晴れて、要支援・要介護度認定を受けると、介護保険サービスを利用できるようになります。
- 認知症と診断された場合は、今すぐ介護の必要性がない場合でも、いざというときにすぐ動き出せるように介護認定を受けておくといいでしょう。
利用できる介護サービスの種類
居宅介護サービス
居宅介護サービスは、自宅に住みながら介護を受けるサービスのことです。大きく分けると、訪問サービス、通所サービス、短期入所サービスに分けられます。
訪問サービスは訪問介護や訪問入浴介護などがあり、ヘルパーが自宅を訪問して食事や入浴、排泄、服薬などの日常生活の介助をします。
通所サービスは日中、デイサービスを利用して日常生活の介助の他、リハビリやレクリエーションなどを受けられます。
短期入所サービスは仕事や冠婚葬祭などで介護ができない場合に数日から1週間程度、特養や有料老人ホームなどに入所するサービスです。
地域密着型サービス
地域密着型サービスは介護が必要になっても、住み慣れた地域で生活が続けられるよう、支援を行うサービスのことです。
指定を受けた市町村に住む要介護認定を受けた方が対象で、小規模施設なため他の利用者とのコミュニケーションが取りやすく、一人ひとりのニーズに合わせたケアを受けられます。
地域密着型サービスで提供するサービスは、小規模多機能型居宅介護や認知症対応型通所介護、グループホームなど10種類あります。
認知症対応型通所介護は、家庭的な雰囲気のある施設で日常生活の介助から機能訓練などを受けられる施設です。
居宅介護支援
居宅介護支援とは、利用者が可能な限り、自宅で日常生活を過ごしながら居宅サービスを利用できるように、ケアマネジャーが利用者の心身の状態や生活環境、利用者本人や介護者の希望を確認した上で居宅サービス計画を作成するサービスです。
また、計画に基づいたサービスが行われるよう、サービス事業者などとの連絡調整をします。
利用者が介護保険施設への入所を希望する場合は、適切な施設の紹介も行われます。
施設サービス
介護保険施設には特別養護老人ホーム(特養)、介護老人保健施設(老健)、介護療養型医療施設、介護医療院の4種類あります。
なお、介護療養型医療施設は2017年に廃止が決定し、転換先として介護医療院が創設されました。
特養は費用が安いことから人気のある施設ですが、入所希望の待機者が多く、施設によっては入所が難しいです。
また、民間施設でも、介護付き有料老人ホームなどは、特定施設入居者生活介護を受けているので、要介護認定の段階別に毎月定額で介護保険サービスを利用できます。
「特定施設入居者生活介護」の指定施設における介護保険自己負担額
特定施設入居者生活介護の指定を受けている施設では、介護サービスを自己負担額1割~2割で利用することができます。
なお、要介護度に応じて、限度額が決められているので注意しましょう。限度額を超えると自己負担額は10割になります。
| 限度額(単位) | 自己負担額(30日) | |
|---|---|---|
| 要支援1 | 5,032 | 5,032円 |
| 要支援2 | 1万531 | 1万531円 |
| 要介護1 | 1万6,765 | 1万6,765円 |
| 要介護2 | 1万9,705 | 1万9,705円 |
| 要介護3 | 2万7,048 | 2万7,048円 |
| 要介護4 | 3万938 | 3万938円 |
| 要介護5 | 3万6,217 | 3万6,217円 |
※1単位―10円、自己負担割合1割の場合
介護予防サービス
高齢者の状態が悪化して要介護にならないように、生活機能の向上や維持をするためのサービスを、介護予防サービスといいます。
要支援1と2が対象で、サービスにかかる費用の1割または2割が自己負担となります。また、地域包括支援センターなどで希望するサービスの申請、相談ができます。
自宅で利用できるサービスは、介護予防訪問介護や介護予防訪問入浴、介護予防訪問リハビリテーションなどです。
施設を利用する場合は、介護予防通所介護や介護予防短期入所生活介護などのサービスの利用ができます。
在宅介護と施設介護のメリットとデメリット
続いて、在宅介護と施設介護のそれぞれのメリットとデメリットについて解説していきます。
在宅介護
メリット
在宅介護のメリットは、本人とコミュニケーションが頻繁に取れることです。最期まで側にいたいという家族の思いが叶えられ、本人も住み慣れた場所で生活ができるので、安心して過ごせます。
また、費用を抑えられるのも在宅介護の特徴です。介護サービスの利用を控えて家族で介助をすることで、費用を抑えることができます。
ただし、無理をして介護者が倒れてしまうことは避けたいので、必要に応じて介護サービスを利用しましょう。
デメリット
在宅介護のデメリットは、介護者の負担が大きいことです。認知症が進行すると、介護する時間も増えていき、介護者の睡眠時間や休憩時間が削られることも少なくありません。
さらに、認知症はちょっとしたストレスでも症状に影響する場合があるため、介護者は認知症の正しい対応を学ぶ時間も必要です。
時にはデイサービスやショートステイなどを利用し、介護から離れることも大事です。
施設介護
メリット
施設介護であれば、介護の知識や認知症の対応を知り尽くした職員が対応をするため、本人も家族も安心して任せられます。
在宅介護と比べ介護者の負担も大きく減るので、落ち着いた心で本人と向き合えるでしょう。
適切なケアを受けられ、認知症の進行を遅らせたり症状を緩和したりすることにも繋がります。
また、他の入居者とコミュニケーションを取るなど、交友関係の幅が広がるため、充実した生活を送ることができます。
デメリット
施設介護は在宅介護よりも費用が高くなります。施設には、安心して生活できる設備や環境が整っているため、その分月々の費用の負担は大きいです。
さらに、施設に入所したものの雰囲気に馴染めずに退所する場合もあります。そうしたことにならないように、何度も見学をして気になることはその都度、施設職員に質問をしましょう。
また、体験入居やショートステイを利用し、実際に生活して判断するのも方法のひとつです。
認知症ケアにおすすめの施設
施設はたくさんあるため、どの施設を選べばいいか悩むものです。以下では、認知症の方におすすめの施設を解説していきます。
グループホーム
グループホームは認知症の方のみを受け入れ、共同生活を送る施設です。
すべての設備が共有ではなく、居室は半個室や個室とする施設が多いため、本人のプライベートも守ることができます。
5〜9人ほどの少人数制で料理や掃除、洗濯などの家事を分担して、それぞれのできることを活かしながら認知症の進行を遅らせます。なお、地域密着型サービスとなるので、住み慣れた地域で生活することができます。
職員は認知症に対する知識が豊富であり、一人ひとりに適した対応を行い、寄り添ったケアを受けることができます。
【図解】グループホームとは?入居条件や認知症ケアの特徴・居室の種類を解説
グループホームを探す住宅型有料老人ホーム
住宅型有料老人ホームは、食事の提供や見守り、生活相談などの生活援助サービスを受けられる施設です。
入居者の噛む力や飲み込む力の状態に合わせた食事が提供されるため、誤嚥(ごえん)などのリスクを軽減できます。
介護サービスについては、外部の介護サービスを受けられ、自分が必要とするサービスを自由に組み合わせての利用が可能です。看護・医療サービスは施設ごとで異なりますが、看護職員がいなかった場合は訪問看護サービスを利用して受けられます。
さらに、レクリエーションや設備が充実しており、自由度の高い生活ができます。
【図解】住宅型有料老人ホームとは?入居条件や特徴・1日の流れを解説
住宅型有料老人ホームを探す介護付き有料老人ホーム
介護付き有料老人ホームは、24時間介護職員が常駐するため、夜中も手厚い介護サービスが受けられます。そのため、認知症による徘徊などの症状がある場合も安心できます。
また、日中は看護職員がいるので、医療的ケアを受けられるのも介護付きの特徴です。
他の施設は介護度が上がると退去になることがありますが、入居中に介護度が上がってもそのまま入居できます。
同じように介護ケアが充実した特養は待機者が多く、すぐに入居できない場合があります。しかし、介護付きは施設数が多いため、スムーズに入居することができます。
【特徴がわかる】介護付き有料老人ホームとは?(入居条件やサービス内容など)
介護付き有料老人ホームを探す認知症の症状別の対応方法
ここでは、認知症の症状別の対応方法を解説していきます。
もの忘れ妄想
認知症になると記憶障害によって、ものをどこに置いたのか思い出せなくなることがあります。
進行すると、自分の物を盗られたと思い込む「物盗られ妄想」や「被害妄想」が現れ、家族や介護者など身近な人を疑いやすく、自分の財布を家族に盗られたと言い出すなどの症状がみられます。
物盗られ妄想が起きる原因は、介護生活への不満や認知症の症状による苦痛などが影響していると考えられます。
対応として、本人の訴えを否定せず、共感することが大切です。
同じ話・行動を繰り返す
同じ話を繰り返す要因は、本人が会話したことを覚えていないためです。家族や介護者は「さっき聞きました」などの指摘やプライドを傷つけないで、相槌を打つなどの寄り添った対応を心がけます。
そして、同じ行動を繰り返しているのは、自分の気持ちを理解してほしいという自己防衛が働いているためです。
こちらも、本人の行動を否定する言葉ではなく、なぜ動くのか理由を聞いて本人の気持ちを読み取ることが大切です。
介護拒否への対応
介護拒否とは
認知症が重症化すると、家族やホームヘルパーが介護をしようとしても拒絶する「介護拒否」の症状がみられることがあります。
せっかくつくった食事をたべようとしなかったり、薬を飲まなかったり、入浴するのを嫌がったりと、その症状には個人差があって拒否する内容もさまざまです。
服薬拒否や入浴・排泄介助の拒否は体調を悪化させる原因にもなるので、介護者の負担は大きいといえます。
このように介護拒否をされてしまうと、ご家族はこれまで献身的に介護をしてきたことが報われず、救われない気持ちになるでしょう。
しかし、介護拒否をするのには、必ず何か理由があるはずです。まずは介護拒否に至った原因を考えてみましょう。
介護拒否の原因
介護拒否の原因としてまず考えられるのが、記憶力や理解力、判断力低下の進行によって、「薬や食事の必要性が判断できなくなること」です。
拒否の理由を考えず、ただ「認知症になって性格が頑固になった」と思っているだけでは、介護拒否の症状は改善されないでしょう。
また、ほかにやりたいことがあったり、疲れていたりする場合にも拒否されることがありますが、これは認知症に限った話ではなく、誰でも当たり前のことです。
それ以外にも、言葉が理解できないほど認知症の症状が進んでいたり、トイレで失禁するような恥ずかしい経験が続いたりした際に、拒否されることが多くなるので注意してください。
介護拒否の対応方法
介護拒否の原因がわかったところで、介護拒否の具体例とその対応方法について解説していきます。
食事拒否
食事拒否の原因は、見当識障害により時間の感覚がなくなることです。
認知症の方が時間の感覚がわかるように、目のつくところに時計を置いたり定期的に時間の声かけをしたりするなどの対策を取りましょう。
また、失認によって食べ物を認識できない場合もあり、「お味噌汁ですよ」など食べ物だと理解できる声かけをします。
入浴拒否
認知症の方は感覚が敏感になり服を脱ぐことに抵抗を感じて、入浴を拒否する場合があります。
また、入浴そのものを理解できなかったり、体力がないため疲れやすくなったりすることも原因に挙げられます。
無理やりお風呂に入れるのではなく、本人の嫌がる原因を聞いてから適切な対応をすることが大切です。
トイレ拒否
トイレ拒否は、他人に排泄の処理を任せるのが恥ずかしいという感情、トイレを失敗した経験からトラウマになっていることなどで起きます。
トイレ誘導後、介護者は姿を消して、本人が落ち着いてトイレができる環境を整えます。
トイレ拒否や失敗があっても自尊心を傷つけず、本人のペースに合わせて気持ちに寄り添いましょう。
認知症介護の負担
介護を始める前には、介護者にどれくらい負担がかかるのか知っておくことが大切です。
身体的な負担
認知症の症状に昼夜逆転などあり、介護者が睡眠不足になることもあります。
また、認知症の方が身体的介護を必要とした場合、介護者の負担は大きくなるのはもちろん、力も入ります。
症状が重くなれば、家事や仕事と介護の両立が難しくなり、介護を理由に仕事を退職せざる得ない場合もあります。
介護者の身体的負担を減らすためにも、周りの協力が必要です。時には、介護サービスを利用して負担を減らすことも大切です。
精神的な負担
認知症の症状によっては、家族のことを忘れたり言葉があまり通じなかったりする場合があります。
さらに、悪気はなくても、介護者を悪者にするような発言や態度などもみられることがあり、介護者は精神的な負担を感じることもあります。そうした積み重ねによって、介護者が介護うつ状態になるかもしれません。
最悪の事態を防ぐためにも、一人で抱え込まずに周りの人や地域の相談所などに相談して、気持ちを落ち着かせましょう。
金銭面の負担
要介護度が上がるにつれて、介護サービスの利用も多くなり、費用もかさんでいきます。
症状によっては、ずっと付きっきりで見守る必要があり、仕事を続けることが難しくなって離職する場合もあります。そのため、介護者は費用面の負担が増えます。
少しでも費用負担を減らすために、要介護認定を必ず申請しましょう。自己負担額1〜3割で介護サービスを利用できるため、積極的に使っていくことが大切です。
介護で家族がたどる4つの心理ステージ
認知症の介護をしていると、先が見えずに将来への不安を感じやすくなります。
大切な家族が認知症の診断を受けた後、介護をする家族がどのような心理状態をたどっていくのか、知ることは大切です。
以下では、介護の過程で家族がたどる4つの心理ステージを解説しています。心理ステージを把握することで、自分たちの現在の状況を見つめ直したり冷静に判断したりできるでしょう。
第1段階 戸惑い・否定
家族に認知症の症状がみられたり、病院で認知症だと診断されたりしたとき、その変化に驚き、戸惑いを感じて「そんなはずはない」と否定します。
頭では認知症ということを理解できても、「何かの間違いだ」「ほかの病気の影響に違いない」「すぐに治るはずだ」と、現実を受け止められません。
また「今からでも治るはずだ」と、情報収集を始めることもあります。その後、否定できないほど症状が進行すると、次の段階に進みます。
第2段階 混乱・怒り・拒絶
認知症の症状が進行するとともに「なぜ?」「どうすれば良い?」という混乱状態に陥りつつも、目の前の事態に対応しながら介護を続けていくうちに、認知症そのものや認知症を発症した本人に怒りを感じるようになります。
その結果、現在の状況に絶望し、他人からの援助を拒絶するようになって社会とのつながりを遮断するような振る舞いをとるようになります。
そのような状況から、認知症介護に理解を示し、力を抜いて介護と向き合えるようになると、次の段階へ移行します。
第3段階 割り切り・諦め
負担は軽減しないものの、悲観することなく認知症の方を介護できるようになります。
この段階は、認知症は進行するものだという諦めを抱きつつも上手く付き合い、発症した家族とともに生きていくことを受け入れ始めるタイミングでもあります。
「もし家族が認知症を発症しなかったら」という考えが頭をよぎることもありますが、それでも大切な家族であることに変わりないということを感じて、今の状況を肯定できるようになると、次の段階に移ります。
第4段階 受容
第4段階になると、認知症になった本人のことはもとより、認知症そのものや介護をしている自分自身のことも受容し、その存在価値を改めて認識できるようになります。
「認知症になった親をみて、初めてあるがままの親を知ることができたので良かった」「認知症介護を始めたことで出会えた人がたくさんいるので、そのつながりは自分が認知症になったときにも役立つと思う」というように、肯定的に捉えることができます。
認知症の家族とともに生きてきた自分自身を大切なものとして受け入れ、未来に目を向けていく段階です。
認知症介護を行う本人のケア
介護者である家族が限界を感じたり、イライラしたりしないためにも周囲に頼ることが大切です。介護サービスの利用も取り入れるなど、一人で抱え込まないようにしましょう。
さらに介護を継続するには、介護者自身の健康管理、疲労を溜め込まないのも重要です。もし介護者が倒れると「共倒れ」の状況となり、介護そのものが成り立たなくなります。
介護疲れをしないために、適度に発散できる環境を用意しましょう。
イライラを溜め込まない
介護をしている人の中には「介護は家族に対する恩返し」と、常に明るく前向きに取り組む人がいます。
しかし介護は大変なことばかりで、不満や戸惑いが出るのは当たり前です。親しい人や近所の人と積極的にコミュニケーションをとり、悩みや弱音をきいてもらうと、気持ちが楽になります。
また認知症カフェに参加をして、同じ介護者と会話をするのもおすすめです。社会とのつながりを感じられるきっかけになります。介護に関するアドバイスをもらいたい場合は、地域包括支援センターや在宅介護支援センターの相談窓口へ相談をしましょう。
レスパイトケアサービス
レスパイトケアとは、介護者が介護から一時的に離れ、休息やリフレッシュをするサービスです。介護保険適用で受けられるサービスは次の通りになります。
デイサービス
デイサービスは、昼間に日帰りで、食事や入浴の介助、健康管理、レクリエーション、機能訓練などのサービスを受けられる施設です。また、認知症に適した運動や作業療法なども行われます。
認知症デイサービスであれば、働く職員は認知症のケアに精通しているので、症状別に合わせたケアを受けられます。
訪問介護
訪問介護は、ヘルパーが自宅にきて入浴や食事などを行うサービスです。
介護者の身体的負担がある場合は身体介護を、日常生活のサポートに疲れを感じる場合は生活援助を。その日の疲労に合わせてサービスの利用ができます
ショートステイ
ショートステイは、最大30日間預けられる施設です。
旅行に行きたい、出張や冠婚葬祭など、まとまった休息がほしい人におすすめです
その他にも医療保険で受けられるレスパイト入院があり、介護保険での利用が困難な人を病院で受け入れています。食事や入浴などの生活援助から必要な医療管理までを行います。
地域交流を図る
認知症は進行が進むにつれて、コミュニケーションを取ることが難しくなります。
どんどん社会とのつながりがなくなり、認知症の方は孤独や寂しさを感じるようになるのです。引きこもりになれば、認知症の進行は早まり、孤独死の危険性も高まります。
認知症の方を孤立させないことは、認知機能の低下、孤独死を防げます。さらに運動機能の維持も期待できるなど、地域交流は認知症にとってメリットばかりです。認知症の方の負担にならない程度で地域交流を図りましょう。
認知症サポーターとは
認知症サポーターとは、認知症に関する知識を正しく持ち、地域などで家族と認知症の方を支援します。
認知症サポーターの役割は主に以下の5つです。
- 認知症へ正しい知識と理解を得て、偏見をもたない
- 認知症の方やその家族に対し温かい目で見守る
- 近隣の認知症の方や家族に、自分ができる範囲で実践し支える
- 地域でできることを探し、相互扶助・協力・連携・ネットワークを図る
- サポーターが中心となり、住みやすい街づくりを担う
認知症サポーターになるには
認知症サポーターになるには、特定非営利活動法人の「地域ケア政策ネットワーク全国キャラバンメイト連絡協議会」が行っている「認知症サポーター養成講座」を受講します。
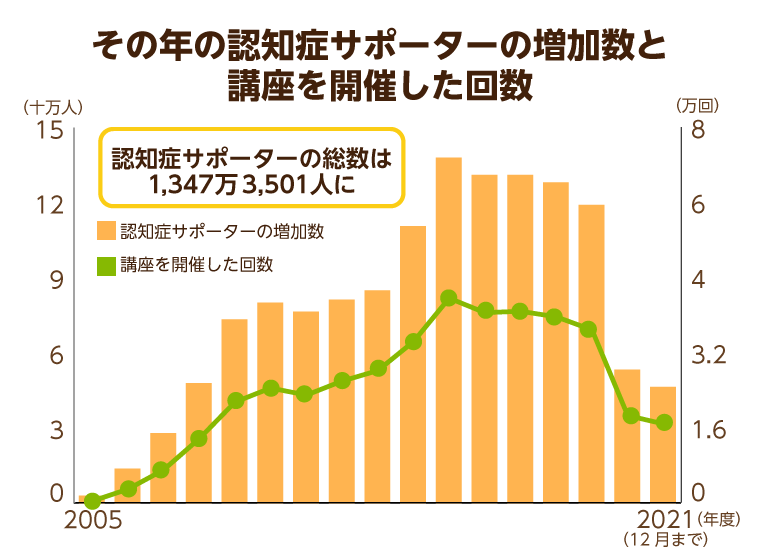
2018年6月30日時点で、認知症サポーターの数は全国で1,000万人を超えました。2021年はオンライン受講を積極的に活用し、同年12月には1,300万人を突破しています。
メンバーたちは、認知症の方々やその家族を支援する活動を自主的に実施。傾聴ボランティアへ参加や交流の場「オレンジカフェ」の運営、介護予防教室を開催するなどしています。
認知症カフェとは
認知症カフェは、認知症の方や家族、介護・医療の専門職、地域の人などが気軽に参加できる憩いの場です。地域によってはオレンジカフェやふれあいカフェなどと呼んでいます。
介護者は日頃、疲れやストレスが溜まりやすく、なかなか同じ介護者と関わる機会がありません。
不安や悩みの捌け口として認知症カフェがあり、仲間と自由に交流できて、介護福祉士や看護師といった認知症の知識のある専門職への介護相談も可能です。
認知症の方の外出も増やす
認知症カフェでは、脳トレ、手芸、エクササイズなど、認知症の方が趣味を深められるアクティビティを実施しています。
認知症の方が自主的に外出し、仲間と趣味を楽しめるため認知症の進行を緩やかにする効果があります。
認知症カフェを探す方法は、地域包括支援センターに相談するかネットで調べる、市町村の窓口に相談です。
メリットは多いですが、補助金がカフェまで回らないなどの理由で、地域ごとに温度差があったり、認知症カフェそのものに偏見がもたれるといった課題があります。地域住民に認知症カフェの理解を深めてもらうことが、解決への糸口となるでしょう。
認知症の方との接し方
介護者と認知症の方の十分な信頼関係が築けるように、日頃から会話をして「頼って大丈夫だよ」と認知症の方に伝えると良いでしょう。
さらに介護者がゆっくり、ゆったりとした会話や動作を心がけ、認知症の方のペースに合わせようとする意識も大切です。接し方を少し変えるだけで、認知症の症状が穏やかになるケースも少なくありません。
このように認知症の方に、どのように接していくのが良いか解説していきます。
五感を使ってコミュニケーションをとる

人はコミュニケーションをとる際、言葉だけではなく「五感」を使ってさまざまな情報を入手し、利用しています。
同様に認知症の人は、ほかの人が話した内容を処理する能力が衰えているので、それを補うために五感の情報を活用することが多いです。五感を使って「心のアンテナ」をできるだけ広げようとしているとも考えられます。
認知症の方に接するときは、五感を活用したコミュニケーションをとろうとすることが大事です。
声の大きさを工夫するのもひとつの方法ですし、少し大げさなくらいに身振りや手ぶりを加えるのも有効です。また、顔を合わせて、表情豊かに話すと伝わりやすくなります。
優しく接することが大切
認知症を発症しても、相手がどんな感情なのかを読みとって、それに自分が合わせようとする働きは失われにくいと言われています。
こうした働きを「情動調律」と呼びます。身の回りの状況を理解することが難しくなった認知症の方には、この情動調律によるコミュニケーションがより重要になるのです。
もし認知症の人が不安に感じていそうなときは、介護者がやさしく接すれば、その感情が伝わり、本人の精神状態も穏やかになりやすいです。
しかし、介護者がイライラすると、その感情が本人に伝わってしまって心が不安定になり、認知症の症状が強く出てしまう恐れがあります。感情を共有するという意識を持ち、安心感を与えるような介護をすると、介助作業がスムーズになるでしょう。
否定するのではなく、まず受け止めよう

認知症の発症者に多くみられる妄想は、非現実的な考えや認識をさせます。ときに介護者にとって異常とも思われるような行動をとらせてしまうことがあります。しかしそうした妄想は、本人にとってはありありとした現実です。
その言動や行動を否定するのではなく、まずは受け止めてみましょう。そのうえで、なぜそのような妄想を持つようになったのか、原因を探ってみることが大事です。
例えば、テレビにサラリーマンの人が映ったのを見て、「会社に行かないといけない!」と突然興奮状態に陥ったとしましょう。「もう行かなくていいんだよ!」と頭ごなしに否定しても、本人は不安感を募らせるばかりです。
それよりも、まずは「会社を無断で休む自分を許せないのだな」と本人の気持ちを想像してみて、「今日は創立記念日だから、会社はお休みですよ」と相手の話に合わせるような形で、対応しましょう。
健康管理に注意する
在宅の認知症介護で特に気をつけておきたいのが、要介護者の健康管理に気を配ることです。
認知症になると、自分自身で健康管理をすることが難しくなります。薬をきちんと飲むこともひとつですし、適切な量の食事をすることや、運動することなども必要です。
本人に身体を動かす習慣があれば、認知症の症状緩和や、不眠の解消・生活リズムの乱れなどを防ぐことができます。
認知症の周辺症状として見られることのある弄便やトイレの失敗も、排泄リズムなどを確認し、先回りして声がけをすることで防げることがあります。
自立したサポートを行なう

在宅介護で注意したい点は、本人ができる動作を介護者がやってしまわないことです。認知症の進行を遅らせるために、本人が今できることをできる限り続けていく生活が大切です。
在宅介護だと着替えや食事など「手伝わなくちゃ」という考えになります。あくまでも介護者、家族は見守りつつ、本人ができることは積極的に取り組み自立支援し、難しい場合はサポートをして本人の認知症の進行を遅らせます。
さらに見守りは、本人の行動をただ見るのではなく、その行動が何に基づいて行われるかを知ることも重要です。
自立のサポートの具体例
例えば、いつも同じ時間に外に出ようとするのは家に帰る、買い物の時間など、今まで本人のしてきた行動かもしれません。このような認知症の方の行動の意味を知ると、本人の意思に沿った自立支援ができます。
認知症になると、何もわからないと思ってしまいますが、実際は違います。認知症の方はできないこと、わからないことが増えていく自分の変化に強い不安感を抱きます。
役割や仕事を通して、本人が唯一無二の存在で必要な人であることを伝えましょう。
遠距離介護のポイント
遠距離介護はすぐに会える距離ではないため、健康状態をこまめに把握できない問題があります。遠距離介護の対応のポイントを確認しましょう。
- 介護サービスの利用
- 自治体などによる安否確認サービス
- 近隣住民とのコミュニケーション
特に近所付き合いは大切であり、認知症の方の変化にいち早く気がつけるのは近所の方です。介護をお願いできませんが、コミュニケーションや見守りといった意味で味方を増やすと家族は安心できます。
バリデーションとは
認知症介護で忘れてはいけないのが、最後までその人らしく生きることをサポートすることです。
バリデーションは、そのための有効なコミュニケーションテクニックとして多くの介護現場で導入されています。
認知症は重症化しても「感情」は残ると言われており、バリデーションでは、この感情レベルにアプローチしていきます。そうすることで、その方の内面をより深く理解できるようになり、BPSD(周辺症状)に対してスムーズに対応できるようになります。
バリデーションには「傾聴」「共感」「センタリング」「リフレージング」など14の主要なテクニックがあり、それらを駆使しながら悲しみや怒り、不安などのマイナス感情もどんどん表に出すことを促しながら、共感して絆を深めていきます。
他の人はこちらも質問
認知症の介護はいつまで続く?
認知症の介護は平均6年〜7年です。10年以上、介護をした家族は3人に1人の割合でいるため、長期間続くと考えて、家族間の話し合いや準備などを進めるのが良いでしょう。
認知症は何年生きる?
認知症の方の生存期間は5年〜12年ほどです。60歳以上を対象にしたアメリカの調査では、平均的な余命は5年としています。
また久山町研究の発表では、10年以上生存した割合はアルツハイマー病の18.9%が最も高いです。調査結果からアルツハイマー病の方は6人に1人が10年以上、生存していると考えています。
認知症になったらどうするか?
認知症は早期発見、早期治療が大切です。
認知症のかもと気になった場合は、脳神経内科や神経科などを受診し、検査を行います。また保健所に認知症の相談窓口を設置した市町村もあるので、気軽に相談ができます。
認知症は何歳ぐらいから?
認知症を発症する年代は、75歳〜80歳は8人に1人、80歳〜85歳は5人に1人、85歳以上は5人に2人です。65歳〜74歳は全体の2.9%とほかの年代に比べると少ないですが、発症のリスクはあるため注意が必要です。
また若年性認知症の発症率も上がっており、運動や食生活の見直しなども予防が大切です。











 この記事の
この記事の
