大腿骨骨折が増えている理由
近年、大腿骨骨折の患者数が急速に増え続けています。
日本骨粗鬆症学会によれば、大腿骨頸部骨折の患者数は、1987年当時約5万人ほどだったのに対して、2007年には約15万人まで増加。20年間でおよそ10万人も患者数が増えました。
なぜこれほど大腿骨を骨折する人が多くなったのでしょうか。
その最大の要因は、「高齢化の進行」。
「2018年版高齢社会白書」によれば、1985年当時の65歳以上人口は約1,100万人でしたが、2005年には約2,500万人と倍以上に増加。その後も増え続けており、2017年時点では約3,500万人となっています。
この理由は、加齢とともに骨がもろくなることに加え、バランス感覚が悪くなって転びやすくなるため。大腿骨骨折の患者は70歳以上が中心となっています。
高齢者人口の増加に比例して、大腿骨骨折の患者数も増えていったわけです。
大腿骨骨折の主な種類は3つ
大腿骨の骨折は、大きく分けると3種類あります。
まずは大腿骨の先端部分にある骨頭(こっとう)の下の部分が折れてしまう「大腿骨頸部骨折(だいたいこつけいぶこっせつ)」。
それから、骨頭の少し下の部分、大転子(だいてんし)、小転子(しょうてんし)などの「転子部」と呼ばれる部分が折れる「大腿骨転子部骨折(だいたいこつてんしぶこっせつ)」。
そして、稀なケースではありますが、転子部よりも下にある「転子下」という場所が折れる「大腿骨転子下骨折(だいたいこつてんしかこっせつ)」です。
以下では、大腿骨頸部骨折と大腿骨転子部骨折について、詳しくみていきましょう。
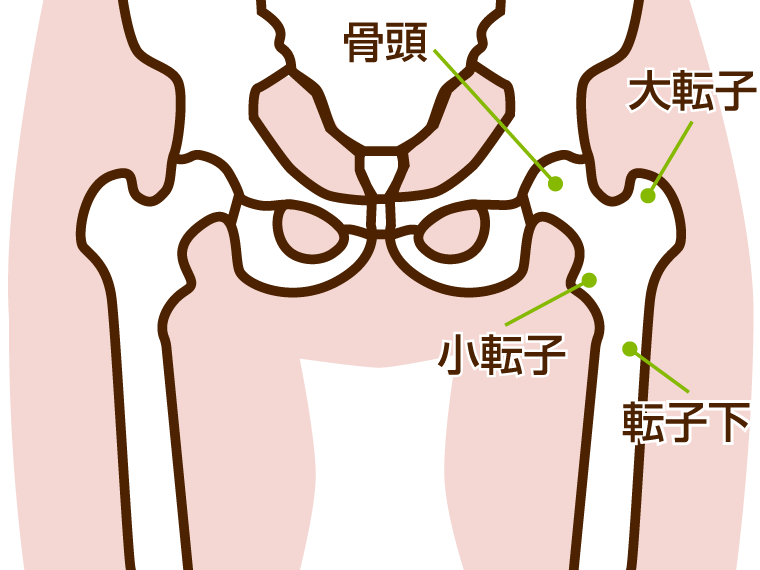
大腿骨頚部骨折と大腿骨転子部骨折の違い
大腿骨頚部も大腿骨転子部も脚の付け根にある部位です。頚部は股関節の内側にあるのに対して転子部は外側にあります。
大腿骨頚部には折れた骨をくっつけて治してくれる外骨膜(軟骨を覆う膜)がありません。そのため、骨折が完全に治らなくなる「偽関節(ぎかんせつ)」になったり、血流が悪くなって壊死したり、骨が潰れた後に骨が内部に陥没する遅発性骨頭陥没になったりする可能性があります。これが理由で、治療が難しいとされているのです。
一方、大腿骨転子部は血行の良い筋肉組織などに覆われているので骨折しても癒合しやすく、偽関節になることや壊死の可能性は極めて低いとされています。
骨折をきっかけに要介護状態になることも

大腿骨は脚の付け根にあたる骨で、人間が立ちの姿勢を保ち、歩行するうえで重要な骨です。
骨折した場合、基本的には手術を行いますが、高齢のために、耐えうる十分な体力がなく、手術自体が難しいことも少なくありません。また、手術が成功して骨がうまく固定されても、そのまま要介護状態になってしまうケースが多いのです。手術直後は軽度の要介護度でも、その後介護生活を送るなかで心身機能が低下していき、やがて寝たきりになる・・・という場合もあります。
さらに、大腿骨骨折の怖いところは「予後(手術後の症状の見通し)」が悪いこと。高齢者が手術を受けた後の1年以内の死亡率はなんと約10%にも上るのです。
例えば、手術後に傷口から細菌が入り込み、感染症を発症する場合があります。肺炎、循環器疾患、精神障害などが多く、死亡原因としては特に肺炎が一番多いと言われています。大腿骨骨折はただの脚の骨折として片付けられるようなものではなく、高齢者にとっては生命のリスクにもかかわる重大な怪我なのです。
さらに機能予後(手術・病気をした後に、かかわる身体機能が保てるかどうかの予測)の観点から考えると、受傷前は健康面にまったく問題のなかった患者でも、骨折後半年から1年の間で元の歩行能力を獲得できるのは、全体の約5割程度。
大腿骨骨折の患者の多くが、歩行能力を取り戻すことができないまま、介護が必要な体になってしまうのです。
骨粗しょう症になりやすい女性は特に注意
骨粗しょう症は女性に圧倒的に多い病気として知られ、大腿骨骨折も女性の患者数が多くなっています。「大腿骨頸部骨折」と「大腿骨転子部骨折」における男女比は一般的に1:4くらいであると言われており、高齢女性は特に注意する必要があります。
これはまれなケースですが、寝たきりで骨が極度にもろくなっている場合、おむつを交換して脚を持っているときに折れることさえあるのです。
特に、脳梗塞や脳出血を患って体に麻痺の後遺症がある方、あるいは視力の悪い方は、つまずいて転倒した際に大腿骨を骨折するケースが多いので、本人はもちろん、同居する家族も注意する必要があります。自宅をバリアフリー化する、床につまずく原因となるようなものを置かないなど、転倒のリスクを減らす生活環境づくりをすることが大切です。
性別・年齢別の大腿骨近位部骨折の発生率(人口1万人対)
「大腿骨近位部骨折」とは、大腿骨頚部骨折と大腿骨転子部骨折を総称して言います。この発生率は、年齢・性別ごとに見ていくと、以下のように推移していることがわかります。
| 性別 | 年齢 | 1992年 | 1997年 | 2002年 | 2007年 | 2012年 |
|---|---|---|---|---|---|---|
| 男性 | ~39歳 | 0.36 | 0.30 | 0.30 | 0.32 | 0.29 |
| 40歳~ | 1.03 | 0.91 | 0.84 | 0.92 | 1.09 | |
| 50歳~ | 2.21 | 2.00 | 1.82 | 2.03 | 2.23 | |
| 60歳~ | 5.74 | 5.12 | 5.26 | 4.81 | 5.03 | |
| 70歳~ | 19.13 | 17.29 | 17.49 | 18.12 | 16.88 | |
| 80歳~ | 56.02 | 57.41 | 58.61 | 61.03 | 60.81 | |
| 90歳~ | 124.96 | 128.89 | 141.39 | 146.62 | 159.46 | |
| 女性 | ~39歳 | 0.16 | 0.13 | 0.12 | 0.15 | 0.14 |
| 40歳~ | 0.61 | 0.60 | 0.58 | 0.70 | 0.73 | |
| 50歳~ | 2.82 | 2.39 | 2.41 | 2.95 | 3.13 | |
| 60歳~ | 9.69 | 9.07 | 9.11 | 8.11 | 8.66 | |
| 70歳~ | 44.32 | 40.85 | 41.07 | 39.71 | 36.71 | |
| 80歳~ | 139.6 | 147.79 | 156.10 | 157.14 | 151.03 | |
| 90歳~ | 264.66 | 281.04 | 315.52 | 313.58 | 323.25 |
骨折の原因は?

大腿骨は太ももにある太い骨なので、折れにくいイメージがあるかもしれません。
若い世代でも、交通事故などで強い力が加わったときに大腿骨骨折が起こる場合がありますが、発生頻度としてはあまり多くはありません。しかし、骨密度が低下し、骨がもろくなっている高齢者の場合、「椅子から立ち上がったときによろけて転倒」「ちょっとした段差につまずいて転倒」といったことで骨折してしまうこともあります。
若い世代だと「こんなところで転ばない」と思われるような場所でも、高齢者の場合は転倒する恐れがあるのです。
具体的な骨折事例としては、
- 床に置いてあった新聞の上を歩いたときに滑って転倒した
- 布底のスリッパを履いていて、フローリングの床で滑った
- カーペットの上に透明なポリ袋が落ちていて、脚を乗せて滑って転倒した
など、多岐にわたります。
大きな事故ではなく、日常生活でのささいなことが、大腿骨の骨折につながるわけです。
また、注意すべきだと言われているのが、家の中にある和室と洋室の間の段差。たとえ2~3cmの段差であっても、高齢者の場合は転倒のリスクがあります。このことから言えるのは、骨折の多くが住み慣れた自宅内で起こっているということです。
家の中にこそ危険があると認識して、必要に応じて住宅改修を行うなど、転倒の原因をできるだけ取り除いていく必要があります。
大腿骨を骨折したときの症状
大腿骨を骨折すると、骨折部位を触ったときに激しい痛みが生じます。
さらに患部に腫れが見られるほか、骨がゆがむために、皮膚の表面からも骨の変形が見て取れます。さらに、両脚で立ったときに両脚の長さに違いがみられる、折れている脚が内側あるいは外側に向いている、といった異常を確認できます。
高齢者の場合、すでに大腿骨が折れていても、家族への遠慮や「大したことはない」という思い込みから、自覚症状をはっきりと訴えないこともあります。そのようなケースでも、脚を動かすと痛がったり、自立歩行ができなくなったりするなど、客観的に見て異常がはっきりとわかります。
同居する家族は、本人が骨折したと言っていない場合でも、異常が見受けられれば、病院に連れて行くなどの対応が必要です。
大腿骨骨折の検査・治療
大腿骨が折れているかどうかを調べる場合、まずレントゲンによる検査が行われます。
ただし、少し亀裂が入っている程度の状態は、この場合はレントゲンだけでは判断できません。そのため、状態によってはCT検査やMRI検査などが行われることもあります。
治療方法としては、外科手術が基本です。骨折の程度や部位にもよりますが、「人工骨頭置換術」「スクリューによる骨の固定」などが行われるケースもあります。手術の詳しい内容は、後ほど解説します。
手術後は寝たきり予防のために、積極的にリハビリに取り組む必要があります。ベッドの上で過ごす時間が増えると、認知症や誤嚥性肺炎の発症リスクが高まるので、家族は注意が必要です。
また、高齢者の場合、片方の大腿骨を骨折すると、もう片方の脚を骨折する危険性が高くなると言われています。特に骨粗しょう症と診断された方は治療をしっかりと行い、骨折を繰り返さないようにすることが大事です。
大腿骨骨折の手術の種類
大腿骨頸部骨折になると、骨が大きくずれてしまった場合に骨頭部に血流が届かなくなり、「骨頭壊死」を起こす恐れがあります。
その対策として行われる手術が「人工骨頭置換術」です。骨のずれが小さく、血流が維持されているケースでは、スクリュー固定(ねじを使って骨折部を固定する)の手術が行われます。
大腿骨転子部骨折が起こっているときは、骨折部分を引っ張って位置を整えてからプレートで固め、骨頭をスクリューで固定する「CHS」という手術、もしくは大転子から骨の中に金属の棒を入れて、そこから骨頭部分にスクリューを挿入する「γ(ガンマ)ネイル」という手術のどちらかが行われます。
| 手術の種類 | 概要 |
|---|---|
| 人工骨頭置換術 | 骨頭を人工骨頭に置き換える |
| CHS | 骨折部分を引っ張りながらプレートで固めて骨頭をスクリューで固定する |
| γ(ガンマ)ネイル | 骨の中に金属の棒を入れ、そこを通して骨頭にスクリューを挿入する |
人工股関節手術
骨折したり、変形したりした股関節の骨や軟骨の代わりに、ポリエチレンや金属などでできた人工股関節を入れるのが人工股関節手術です。
人工股関節を骨に固定する方法には、セメント固定とノンセメント固定の2種類があります。セメント固定とは、骨セメントで人工股関節と骨のすき間を埋めて固定する方法です。骨の弱い方もしっかりと固定できますが、低血圧症になるリスクがあります。
ノンセメント固定では、人工股関節を骨にかみ込むようなものにして直接固定します。人工股関節が骨に沈み込む可能性があるので、骨の弱い方には適しません。
早期手術が合併症を防ぐ
高齢者が大腿骨を骨折すると要介護になる可能性が高くなります。
これは、骨折によって動けない状態が長引くことで筋力が低下し、床ずれや肺炎、エコノミークラス症候群、深部静脈血栓症などの合併症を引き起こすためです。このような可能性を少なくするためにも、早期に手術を行い、リハビリテーションに取り組むのが望ましいとされています。
また、大腿骨頚部骨折の場合は骨癒合がしづらく、血流も悪くなるため、頚部が壊死するリスクもあります。その場合は早期の人工股関節置換術などが推奨されています。
手術後のリハビリ

大腿骨骨折の手術後に行うリハビリは、通常の下肢骨折のリハビリとして行われるプロセスと同様、以下の流れで進められるのが一般的です。
- ベッド上坐位保持訓練
- 車椅子への移乗訓練
- 立位保持訓練
- 平行棒を使った歩行訓練
- 歩行器を使った歩行訓練
- 松葉杖を使った歩行訓練
- T杖歩行訓練
また並行して、骨折した場所に近い関節を動かす訓練や、筋力トレーニングなどが行われます。
ただし、高齢者の場合は松葉杖を使った歩行訓練が難しく、歩行器の訓練後に「手を引いてもらっての歩行訓練」を挟み、T杖歩行訓練へ移行するケースが多いです。
なお、近年は国の方針により、手術をする病院と手術後にリハビリを行う病院を分けることも多くあります。
「生命予後」と「機能予後」
大腿骨頚部骨折や大腿骨転子部骨折の予後については、2つの視点から考えます。
1つは「生命予後」です。生命予後とは、手術、病気など後の回復の見込みを「生存」という点から考えたもの。大腿骨骨折後1年時点での死亡率は、日本の場合10%以下で欧米よりも良好ですが、肺炎や精神障害、循環器疾患などの合併症は高い頻度で発症します。なかでも術後すぐの死亡原因は、肺炎が多いとされています。
もう1つは「機能予後」です。機能予後とは、手術、病気などの回復の見込みを「後遺症が残るか」という点から考えたもの。大腿骨骨折の手術後は翌日から坐位(ざい)訓練を始めるなど、積極的にリハビリを行う必要があります。その結果、半数の方が元のように歩けるようになります。
大腿骨骨折予防のために

骨粗しょう症を予防するためには、カルシウムと、カルシウムの吸収を促すビタミンDをとることが重要です。
それぞれ以下のような食材に多く含まれているので、特に高齢者は、普段の食事で積極的に取り入れたいところです。
| カルシウム | 牛乳や小魚、ヒジキ、小松菜、海藻類など |
|---|---|
| ビタミンD | キノコ類、魚、卵など |
また、骨がある程度丈夫であっても、ひどい転倒をすると大腿骨骨折はどうしても起こってしまいます。そのため、バランス能力を鍛え、「転倒しないための筋力」をつけていくことが重要になるわけです。
そのためには、「日頃からできるだけ歩く」、長く歩けない方は「何かにつかまった状態で足踏みをする」、手脚を伸ばすなどの「寝ながらできるトレーニングに取り組む」など、日常生活のなかでできる運動を続けることが大切です。
バランス感覚を高めるには、「片脚でつかまり立ちをする」などが有効になるでしょう。こうした運動を、無理なく生活のなかに取り入れていくことが、大腿骨骨折予防につながると考えられています。
他の人はこちらも質問
大腿骨頚部骨折はどこの部位?
大腿骨頸部骨折の場所は、大腿骨の先端にある骨頭を支える部分です。大腿骨頸部骨折は日常生活のなかで、どのような場面でも起こります。
大腿骨頸部骨折はどれくらいで治る?
手術をした場合、大腿骨頸部骨折の治療は1〜3ヵ月ほどで骨がひっつきます。半年〜1年の間に骨折前のように歩けた人は、全体の5割程度です。骨頭を人工骨頭にする人工骨頭置換術は歩行が可能になるケースが高いです。
高齢者の大腿骨骨折はなぜ?
高齢者に大腿骨骨折が見られる原因は、加齢により骨が弱くなるためです。さらにバランス感覚が悪くなるので、転倒のリスクが高くなります。
転倒をきっかけに大腿骨骨折になる高齢者が多く、70歳以上を中心に発症しています。
大腿骨転子部骨折はどこ?
大腿骨転子部骨折の場所は、大腿骨先端の骨頭の下にある大転子や小転子といった転子部です。






 この記事の
この記事の


