山本一郎です。高齢で闘病中の両親や家内、子供たちを連れて東京を離れ、先日少し暖かいところまで家族旅行に行ってきたのですが、昔はおそらくリゾートマンションであった建物が高齢者向け住宅に変貌しており、病院や専門診療所を中心とした保養地域になっていたので驚きまして。
もっとも、実例としてそういう病院を中心にした街づくりを行い、老後を安心安全に過ごしたいというニーズにマッチするのは大事であると先行して進めてきた自治体があるのは報道では知っていたんですが、実際に行ってみると確かにバリアフリーで暮らしやすそうな気はします。それまでは海水浴場として若者向けに売っていた地域が、若者のビーチ離れとともに活路を見出そうとするのは健全な姿なのかもしれません。
で、家内は大学病院に勤務していた歯科医師であり口腔外科を手掛けていたので興味深くその地域の求人を見ていたのですが、よく内容を見ると某著名大学の契約であり、そこからの派遣であるようにも読めます。詳しく勤務形態が書いてあったわけではないので何とも言えませんが、地域の医療について言うならば、医師偏在の問題は切実なものです。田舎に住んでいて万一があっても救急車がなかなか来ない、受け入れの病院も見つからないということでは不安に感じるのは事実でしょうから。
そんな中、先日はヤフーニュースで医学部卒のライター・朽木誠一郎さんが医師需給問題について「進まない医師需給問題の議論-厚労省「医師需給分科会」「ビジョン検討会」は一刻も早く方針の一本化を」という記事を書いておられました。去年に設置された厚労省医政局の「医療従事者の需給に関する検討会」の子会議「医師需給分科会」では、まさに日本の医師偏在や、専門とする診療科目の偏りも含めて、将来の医療ニーズにマッチした医師の充足という重要な課題について議論をされる運びになっていたようです。つまり、医療を必要としている老人や病気の方に見合った医師をきちんと診療科別に配置できてるか、っていう話ですね。
ところが、実際には近い将来の医療ニーズ増大に合わせて医師を増やしたいと考えている厚生労働大臣の塩崎恭久さんの肝煎りで、この「医師需給分科会(分科会)」と併存する形の新会議である「新たな医療の在り方を踏まえた医師・看護師等の働き方ビジョン検討会(ビジョン検討会)」が設置されてしまいました。日本の医療や社会保障の将来を見据えるために網羅的に医療について語るべきはずが、塩崎大臣と既存の医療行政との間で主導権争いのようなことがもしも起きているのだとするならば、非常に残念なことです。

この分科会自体は6月に中間報告を発表しており、2月には基礎資料をある程度整備して議論のたたき台にしています。見る限り、「人口1,000人あたり臨床医数」はOECD加盟国の中では低位ながら、人口10万人あたり医師数では医学部定員の増枠後、順調に毎年4,000人ずつ医師は増えていっています。1973年の「無医大県解消構想」からこちら、医学部定員は8,000人から1万人に届かないレベルで抑えられながらも一定の機能は果たしてきていると言えます。
医師の増員自体は、まあうまくいっているんじゃないですかね。問題は地域や診療科の偏在だよね、って流れになっているわけです。
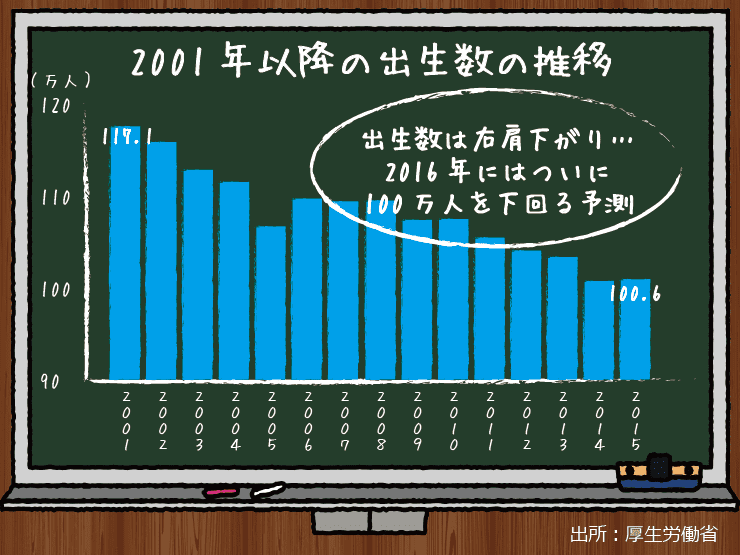
出生数が100万人を切るのも時間の問題…。
国家試験の合格率を考えると、
100人に1人が医師という
ある種、異様な社会が現実のものに!?
ここで浮き彫りになるのは、医療の「縦軸」と「横軸」の問題です。平たく言えば、「今いる医師を全国の医療ニーズに合わせて適切に配置できているのか」という縦軸と、「将来の高齢者人口の増加による医療ニーズの拡大と、団塊の世代の高齢者が亡くなり始める2042年以降のニーズのピーク終了で医師余りにならないよう今を乗り切る」という横軸とが最善になるよう、医療政策を考えなければならない、ということです。
その問題解消ためにどのくらいの医師を世に送り出す必要があるのかを考えるとき、今、医学部定員を増やしても6年間の勉強と国家試験の合格、研修医を経ての勤務医としての実力を得られるようになるまで約11年間のリードタイムが必要になります。もっとも、医師をもっと増やす必要があるんだ、という判断が成り立てば、の話ですが。つまり、塩崎大臣が頑張って2018年度から医学部定員を増やすぞといったところで、増えた定員は2029年ごろから戦力になる計算となり、その医師は26歳で、医療ニーズがピークアウトする2042年ごろ仕事が減り始めるときはまだ39歳です。
いまの日本の医師の中央値の引退年齢は臨床医で推定66.3歳ほどであることを考えると、仕事が減り始めてから28年も医師をやり続けることになりかねません。
また、2016年の日本の新生児数はついに年間100万人の大台を割りそうです。日本の少子化がここまで進んだかと思うと嘆かわしい気分にもなりますが、医学部定員がここで増えて1万人を超えてくると、国家試験の合格率を考えても100人に1人が医師という社会になっていきます。
高齢化が進み、増える高齢者のために
医師を増やせば人口が減少に転じると同時に
「医療過剰時代」が到来するのは必然
私立大学か国公立大学かによって異なりますが、医学部に通う一人が医師になるためのコストは国家からの助成費用と家庭の負担を合わせると年間およそ3,100万円程度かかるとみられ、ざっくり医師を毎年1万人育成するのに3,000億円ぐらいの費用が国や地域、家庭にかかる計算になります。
推計によってはもっとかかるかもしれませんし、小学校中学校高校の授業料や養育費は別にかかりますし、それ以上に優秀な人を医学部に多くとられることで産業や社会の適正配置の問題で発生する損害なんてのもあると思いますが、細かいことはいいんだよ。将来的に「大学教育無償化だ」などという話になれば、これらがドーンと国庫の負担になってきます。
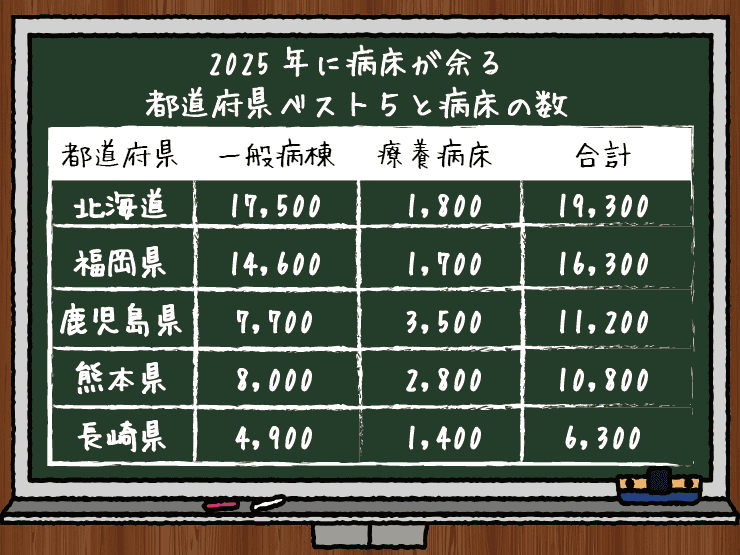
しかしながら、2030年問題といわれる東京都都市部の高齢化問題などを考えたとき、団塊の世代が後期高齢者に入って医療ニーズは爆発的に増大することが予想されます。いくら団塊の世代が元気の塊で日本経済を牽引したとはいえ、彼らも高齢者になればどうしても病気がちになるのは仕方のないことです。このとき、もっともコストの高い医師を医療ニーズにあわせて泥縄的に定員増にしたところで役に立たないばかりか、将来的に人口が減少に転じ病床数が余り始めると一気に医療過剰時代がやってきます。
社会的に、高いコストをかけて育成した医師が、医療ニーズの低迷とともにワープアになるとか普通に起こる社会なわけですよ。やってられませんね。
医療受給問題というのは、突き詰めれば「理性ある日本人として、医療を受けてきちんと健康をケアして天寿をまっとうしたいと考える同胞がいる限りは、なるだけ望み通りの医療を受けさせてあげたい」という理想をどのように達成するかです。その場合は、医師資格を持つ医師の適正配置や診療科を適切に存在させ、一定の最新の医療技術や治療法を会得し続けてもらえるような仕組みを一緒に考えなければならない、ということになります。
つまり、医師資格を持ったからずっと医師であるという状態で、職業選択の自由でどの地域でどんな診療科をやろうが自由という市場原理のフリーハンドを医師に与えて本当に国家資格としてやっていけるのかという問題が横たわっているわけです。
なぜ社会保障だけが“聖域”なのか?
医師を減らしてでも社会保障費用を削減し
医療支出全体を抑制する努力が必要なのでは?
もちろん、塩崎大臣が念頭に置いている医療・社会保障改革は、日本医師会など岩盤規制の根幹ともいえる“抵抗勢力”によって遅々として進まないという苛立ちも含まれているのでしょう。一方で、そもそも論でいえば社会保障費だけが青天井で自由自在に老人の増えるまま、求められる医療ニーズを野放図に予算使い放題で良いのか、という議論は常にあります。
先日も、増え続ける社会保障費と、それを支える現役世代の手取り減少が社会問題に発展するさまについて、なぜか日経新聞がきちんと記事にしていましたが、タイトル通り「チェックなき膨張」であると同時に国家予算における唯一の聖域とも言える世界です。ほかの省庁のあらゆる予算は、年度で決まった予算が法律によって執行され、予算の消化が終わると年度途中でも助成が打ち切られます。しかし、社会保障に関連する予算だけは見通しは立てるものの、その先はどれだけ年度中に使おうが予算がなくなることなく、最後まで面倒を国や地域が見てくれることになります。
文字通り社会保障だけが聖域なのですが、ツケを払うことになる現役は実質的な手取りの減少となり、社会において富の生産(稼ぐということ)や子供をもうけられるわけではない高齢世帯に資産が移動し、日本全体がさらなる少子化に拍車をかけることになりかねません。本来の話ならば社会保障費用を削減し、医師を減らしてでも医療支出全体を抑制したり、当面盛り上がるであろう医師不足の場合の緊急策として医師に準ずる資格を作ったり、歯科医師や看護師の受け持てる治療範囲を拡充して対処するということも必要になるでしょう。
そもそも医師と歯科医師は難関の国家資格であり、ほぼ同様の医療知識をもって研修医になるわけですから、医歯合流とまではいかずとも、医師不足の切り札としてまともな歯科医師に適切な追加研修や試験を施して医療不足に備える、というのはそこまで悪い選択ではないだろうとは思うわけです。
社会保障費の増大に歯止めをかけないのは
現役世代にツケをぶん投げたまま
「どうにかなる」という楽観視の賜物か
一方で、日本の医師や看護師など医療に携わる人材の勤務環境はすこぶる悪く、労働生産性や合理性の欠片もない医局制度やたびたびの当直など殺人的な労働内容でも「生き残ってこそ医師」みたいな言説が平気で飛び交うブラック体質が蔓延しています。
お医者さんと飲むと普通に当直徹夜自慢とかが飛び出したり、若い人が徹夜を嫌がったり居眠りをしているのでけしからん、みたいなことを言ってくるので酒がまずくなる傾向にあるのはこのためです。最先端の科学技術や治療法に対するアップデートが必要な専門職中の専門職であるにもかかわらず、謎の徒弟制度みたいな仕組みになっていることもあって、今回の塩崎大臣のビジョン検討会では医療従事者の働き方にもメスが入るとしています。
結局のところ、日本の医療は「医は仁術」として患者の求める治療をすべて施すことを良しとしながらも、効率や採算について度外視した治療を行い続けた結果、最大のリソースである医師の合理的な運用ができず、以前からわかり切っていた高齢化に直面して社会保障費の無秩序な増大に歯止めがかけられないまま現役世代にツケをぶん投げて「どうにかなるだろう」と座している状態であるとも言えます。これは厚生労働省の怠慢というよりは、日本社会全体において「高齢者をどう扱うか」というコンセンサスを取らずにここまでやってきたという政治の貧困に原因があると言えましょう。
社会保障費の増大を抑えるためには
「医療サービスが限定的になる地域を作る」
といった、ある種の撤退戦も覚悟しなければ
塩崎大臣の周辺からは「医師の偏在はなかった」という珍説も飛び出す始末で、どうしたものかと思うわけですが、先日もジニ係数を使った謎の議論が出てきているのでどういうことだろうと感じるわけです。
確かに「加速か?」と言われると「昔から偏在していて、いまもそのままである」という議論が正確かと思うわけですが、「医師数の格差は解消に向かっている」といってもこの記事の根拠となる改善ペースでいっても60年ぐらいかかるわけで、むしろこの記事の内容から適切な提言を引き出そうとするならば「医療を受けられなくても良いという人だけが住める地域を作ろう」という話になるわけです。
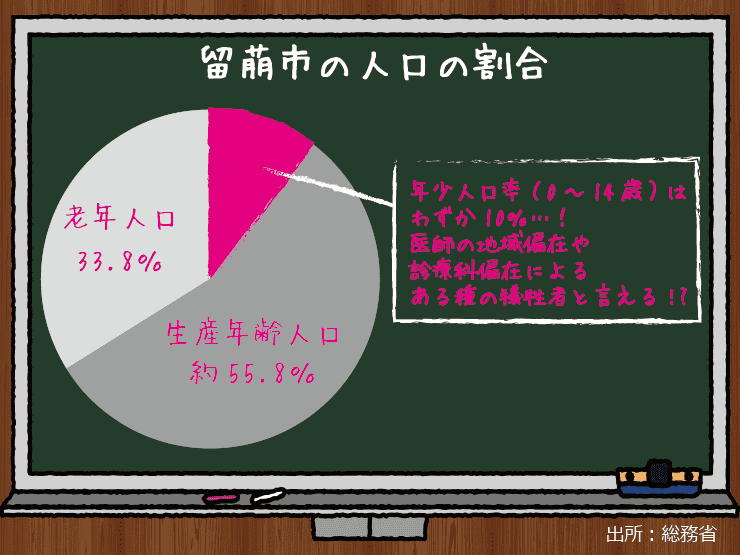
例えば下の図からもわかる通り、15歳から49歳の女性10万人対病院産婦人科医医師数で見れば、北海道・留萌や福島・南会津、奈良・五條など、そもそも「産婦人科医がいない」地域があります。偏在どころの騒ぎではありません。

その留萌市や南会津町は若年人口率が10%であり、人口減少が激しい地域ですが、これらの地域では子供を生みたくても産科がないので大都市圏にまで出産のため出ていかなければならないのであって、医師の地域偏在や診療科偏在のある種の犠牲者とも言えます。
ジニ係数の数字をもって「医師の偏在はないのだ」というのは一定の理はあるにせよ、2万2,000人の留萌市なり1万6,000人の南会津町に限らず、人口10万人メッシュの大ぐくりの地域別で見ても、特定の診療科不在というのはちょくちょくあります。
「社会保障費の増大を抑えるために、医療の合理化を進めよう」と考えたとき、やはり撤退戦の線引きをどこに置くのかを考えることのほうが大事ではないかと思うわけです。いつでも医療が受けられる、安心して居住のできる自治体と、多少税金が安くて社会保障料が一部免除になる代わりに医療サービスが限定的な自治体とに分かれるような、弾力的な運用が必要になるでしょう。また、医師不足、医療ニーズの増大に見合う医師数を増やしてももはや手遅れでありコスト高である以上、歯科医師や看護師ほか、特定の資格を持つ人たちに医療行為を一部肩代わりしてもらうことで凌ぐ方法は早期に検討されるべきでしょう。
先に書いた地域医療を支える医師や歯科医師、看護師募集を見て、家内が一言、「行かないわよ」。理由を聞いたら「サラリーだけじゃなくて、子供の教育が心配。自然に恵まれてのびのび育つかもしれないけど、受験することになったらあなた子供たちの勉強全部面倒見てくれる?」。
申し訳ございませんでした。





