なかなか寝つけない、夜中に何度も目が覚める、朝早く起きてしまうなどの症状が続き、日中に倦怠感・意欲低下・集中力低下・食欲低下などの不調が出現する病気を不眠症といいます。
不眠は誰でも経験があると思いますが、自然に改善する人とそのまま不眠症に悩まされる人がいます。睡眠時間には個人差があるため、日中に不調が出現することが不眠症と診断されるポイントとなります。
不眠の原因はストレス、心や体の病気、薬の副作用などさまざまであり、それぞれの原因に応じた対処が必要になります。体力や気力に負担をかけないためにも、原因を追究して必要に応じて薬を使用することも大切です。
今回は睡眠障害と、症状を改善する薬についてご紹介いたします。
不眠症のタイプを知ろう
不眠症には大きく分けて3つのタイプがあります。
- 寝つきの悪い「入眠障害」
- 眠りが浅く途中で何度も目が覚める「中途覚醒」
- 早朝に目が覚めて二度寝が出来ない「早朝覚醒」
自分の不眠がどのタイプかを知ることは、原因追及や薬剤選択の判断材料になります。どのようなときに眠れないかを把握しておきましょう。
また、不眠症は慢性不眠症と短期不眠症に分かれます。不眠と日中の不調が週3日以上ある状態が、3ヵ月以上続く場合を慢性不眠症といい、3ヵ月未満を短期不眠症といいます。
不眠治療は、不眠につながる原因を取り除くことから始めます。原因を取り除く方法として、次のような方法があります。
- 就寝・起床時間を一定にする
- 「〇〇時間眠りたい」という目標を立てずに睡眠時間にこだわらない
- 太陽の光を浴び体内時計を調整する
- 適度の運動をする、ストレス解消をする
- リラックスできる時間をもつ
- 寝酒を止める
- 寝具や寝室の環境を整える
まずは、自分が心地よく眠れる環境をつくることから始めましょう。
睡眠薬も治療の一環
環境を整えても不眠が続いて困る人は、かかりつけ医に相談してみましょう。異なった視点から睡眠指導をしてもらえるかもしれませんし、必要に応じて睡眠薬が処方されるかもしれません。
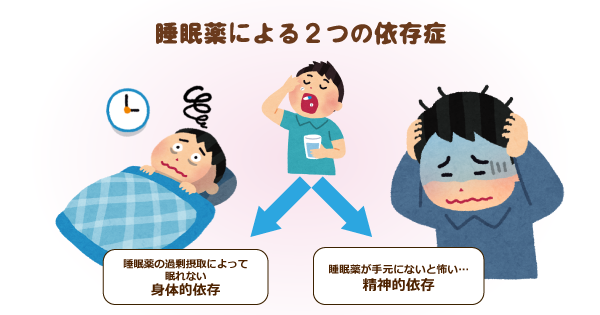
睡眠薬の使用を怖いと思っている方は、副作用を心配されているかと思います。
特に高齢者は睡眠薬の使用で以下のような副作用が生じやすいといわれています。
- 過鎮静※
- 認知機能の低下
- せん妄
- 転倒・骨折
- 運動機能の低下
※体がだるく動きが鈍くなり、元気がなくなること
そのため、できるだけ体への負担が少ない薬を選択する必要があります。
日本老年医学会では、高齢者に慎重な投与を要する薬物のリストを発表しています。その中で、ベンゾジアゼピン系という種類の睡眠薬はせん妄を引き起こす可能性があるため、可能な限り使用を控えるように示されています。また、長時間型の睡眠薬も使用すべきでないとされています。
睡眠薬に限った話ではありませんが、薬を漫然と長期投与せず、減量や中止を検討し、できるだけ少量の使用にとどめることが大切です。
不眠が続くと、体力や気力に負担がかかってしまいます。必要に応じて正しく睡眠薬を使用することは決して悪いことではありませんので、不眠症を我慢せずに医師と相談してみましょう。
睡眠薬の処方薬と市販薬とのちがい
不眠に用いる薬には、医師の処方が必要な医療用医薬品のほかに、睡眠を改善する目的で使用する市販薬があります。
市販されている睡眠改善薬は、慢性的な不眠症状に用いられる睡眠薬とは異なり、一時的な不眠症状に使用するもので、睡眠誘発作用は比較的緩やかです。
花粉症などでアレルギーの薬を飲んだときや、風邪薬を飲んで眠気の副作用を経験した人もいるのではないでしょうか。
市販の睡眠改善薬は、アレルギーの薬の眠気の副作用を逆手に取って主作用として用いています。ほかに薬を服用している人や治療中の病気がある人は使用前に必ず医師や薬剤師に相談しましょう。
今回は不眠と不眠に用いられる薬についてご紹介いたしました。不眠症は必ずしも薬を用いて治療するものではありませんが、眠りたくても眠れないというのは辛いものです。悩まずに相談して、理想の睡眠を取り戻しましょう。