みんなの介護ニュースでもすでに解説されている通り、2020年4月より、介護保険料が大幅に値上げになります。山本家も要介護の高齢者を4人抱えていて負担増待ったなしであります。今回はその医療費と介護費の負担について、みていきましょう。
介護保険料の値上げは家計を直撃!
年金で暮らす高齢者の生活水準はダウン必至か…
今回の介護保険料の値上げは、2017年の介護保険法の改正によるものです。この改正では、要介護に認定された75歳以上の国民が2,000万人を超える2025年までに、前倒しで介護保険料の見直し(国民負担増)をしなければならないとされていました。
しかし一時期は、「国民負担を増やしても、結局は家族でみる介護の現状が厳しくなるだけで改善しない」という声を受けて見直しもあるのではないかと言われてはいました。
その点では、私も今まさに親族の介護で経験していることですが、介護保険料の値上げはダイレクトに家計に響きます。今後、支給額が目減りしていく年金の中から介護保険料を拠出している高齢者世帯では、文字通り生活水準の引き下げに直面することになります。
これもう、完全に高齢層における貧困問題にかかるところなので、議論を見ていても困っちゃうんですよね。どうしようもなさすぎて。
介護職の待遇改善にはつながらない?
事務費や福利厚生が削減される場合も
介護職に携わっておられる方であれば誰もが感じることだとは思いますが、介護職の給与はほかの職業よりもやや低い傾向があります。そのため、やりがいと手取りの間で悲しい想いをする職員の方も多いのではないでしょうか。
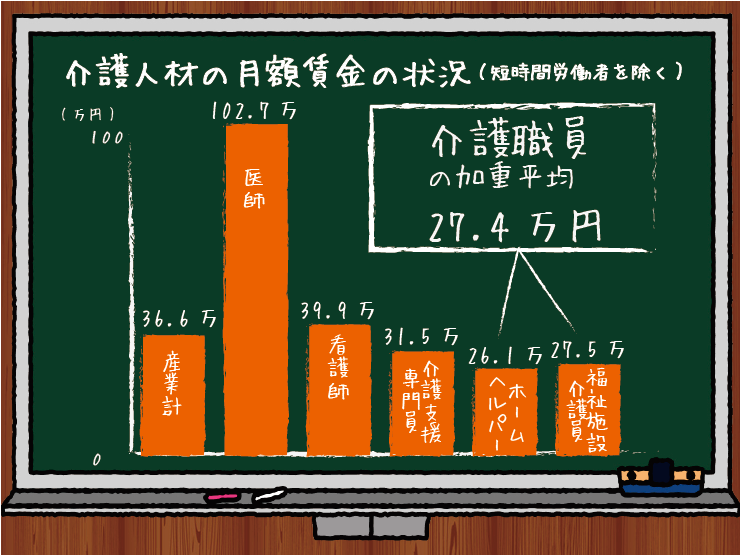
しかし介護保険料の値上げは、介護職の皆さんの待遇改善にはいきなりはつながらないというのも非常に厳しいところです。
一昨年より、社会保障審議会での議論による待遇改善、および2021年度介護保険制度改正に向け介護保険部会で議論が始まっています。その中ではケアマネージャーさんの待遇改善が置き去りになっていることが、問題視されていました。
今後は、さまざまな職種で希望を持って働ける仕組みになるといいなと思います。
実のところ、介護職として現場で従事している被雇用者と、介護施設などを経営している社会福祉法人の経営側・雇用者との間で、高齢者対応をするという同じ目的を抱えているにもかかわらず利益相反があります。
もちろん、報酬の引き上げを義務付けている分については、各施設でしっかり対応していることとは思います。しかし、その分の事務費が減ったり、福利厚生が削られたりする事例もあるようで、悩ましいところです。
医療業界にも大きな変化!
診療報酬の見直しで救急医療は負担増
「介護職を希望する人がなかなか集まらないので、より魅力的な仕事にするために報酬を積み増し、どうにか従事する人にやりがいをもって取り組んでもらおう」というのは福祉・社会保障関連の永遠の課題です。
一方、医師など医療関係の世界でも「救急医療の診療報酬見直し」が進んでいます。
例えば、その地域で急患が搬送される救急医療を担っている病院に対し、このたび診療報酬を増やすことが決まっています。また、この救急搬送に対して病院に入院した急患からは、救急措置や入院に対する新たな追加負担を求めることになります。
対象になる医療機関・病院は、年間2,000件以上の救急車やドクターヘリなどを利用した救急搬送を受け入れており、これだけで870機関ほどあります。そこに個人負担分が1割から3割かかる初回診療費と、初日入院料に約5,200円を追加で請求するという話です。

3割負担で救急車で病院に連れていかれた場合、通常より1,500円ほど多くカネがかかるようになるということです。
待遇改善の背景には「働き方改革」の波が…
医療や介護は魅力的な仕事となれるのか?
現在、介護職や医療に携わる人たちの待遇改善を急がなければならないとされています。理由のひとつは「働き方改革」です。2024年までに、ほぼすべての職種で長時間労働の是正を行わなければならないと決まっているからです。
確かに、大学病院の勤務医は通常ではありえない長時間労働を強いられる職場で問題になっています。一部の福祉施設においても、少ない職員で多くの介護業務を行うために勤務時間がかなり長くなる傾向があります。
これを避けるには、仕事内容の見直しと併せて報酬を引き上げ、魅力的な職場として必要な人員をきちんと確保することが求められているのです。
薬価・医療費は急ピッチで削減へ!
高齢者も安心して生活できる支え合いの仕組みを
さらには、本稿でもたびたび指摘している通り、薬品の特許が切れたジェネリック薬品も含めた薬価の引き下げが強く求められています。現状では、日本医師会が「医師による診療内容の自主性や裁量権を毀損しかねない」という理由で反対が出たために、ジェネリックの推奨リストをつくること自体は今回、見送られました。
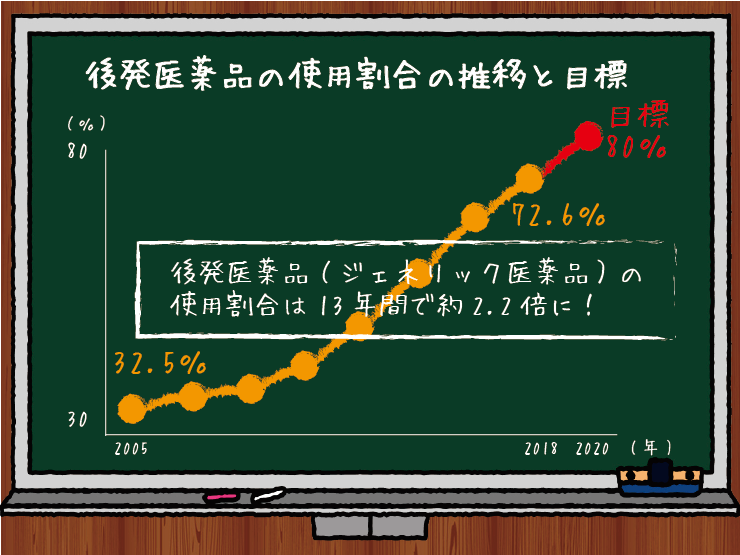
しかし、適切な薬の処方と薬価・医療費の関係は、超高齢化が進む中で緊張感をもってどんどん見直されていくと考えられます。
それもこれも、2040年ごろをピークに後期高齢者の数が増え、医療や介護の世話になるからこそのこと。今までのように湯水のように税金を使うわけにはいかない状況に直面しています。
一方で、高齢者一人ひとりの立場で考えると、国や社会がそうするからと言って、本人が老化や病気で身体に不調をきたした際、誰からも扶助されなければ、生活は立ち行かなくなってしまいます。
「高齢者だから割を食っていい」という話にはなりません。「それは長く生きたことに対する罰だ」ということにならないよう、社会の中で折り合いをつけて少しでも暮らしやすく、支え合っていかなければならないのもまた事実です。
50代以降のおひとりさま高齢者が増加。
変化する個人のライフスタイルに対応しなければ
これからの20年を見ると50代以降の「独身男女」というおひとり様の高齢者が増えていき、伴侶も家族もなく孤独に老後を過ごす人たちがひとつの大きな類型になってきます。これ、もうどうしようもないんですよね。
その人が生きてきたことに対して「なんで結婚しなかったんだ」とか「子どもを生まなかったのが悪い」などと責めることのないよう、どうにかして人生の終(つい)を良い形で迎えられるような知恵を編み出さなければならないのです。
老後の暮らしでもカネがどうしても必要なのは事実で、うっかり歳を重ねることもできないような状況になりがちです。
さらに、高齢者対策を担う人材を国内で賄えないということで、東南アジアなど各国から介護人材のリクルーティングを進める話も増えてきました。
介護も医療も現場ばかりが疲弊する話しか聞こえてこないのは残念ですが、制度や合理化を通して少しでも明るい未来が見えてくることを期待してやみません。





