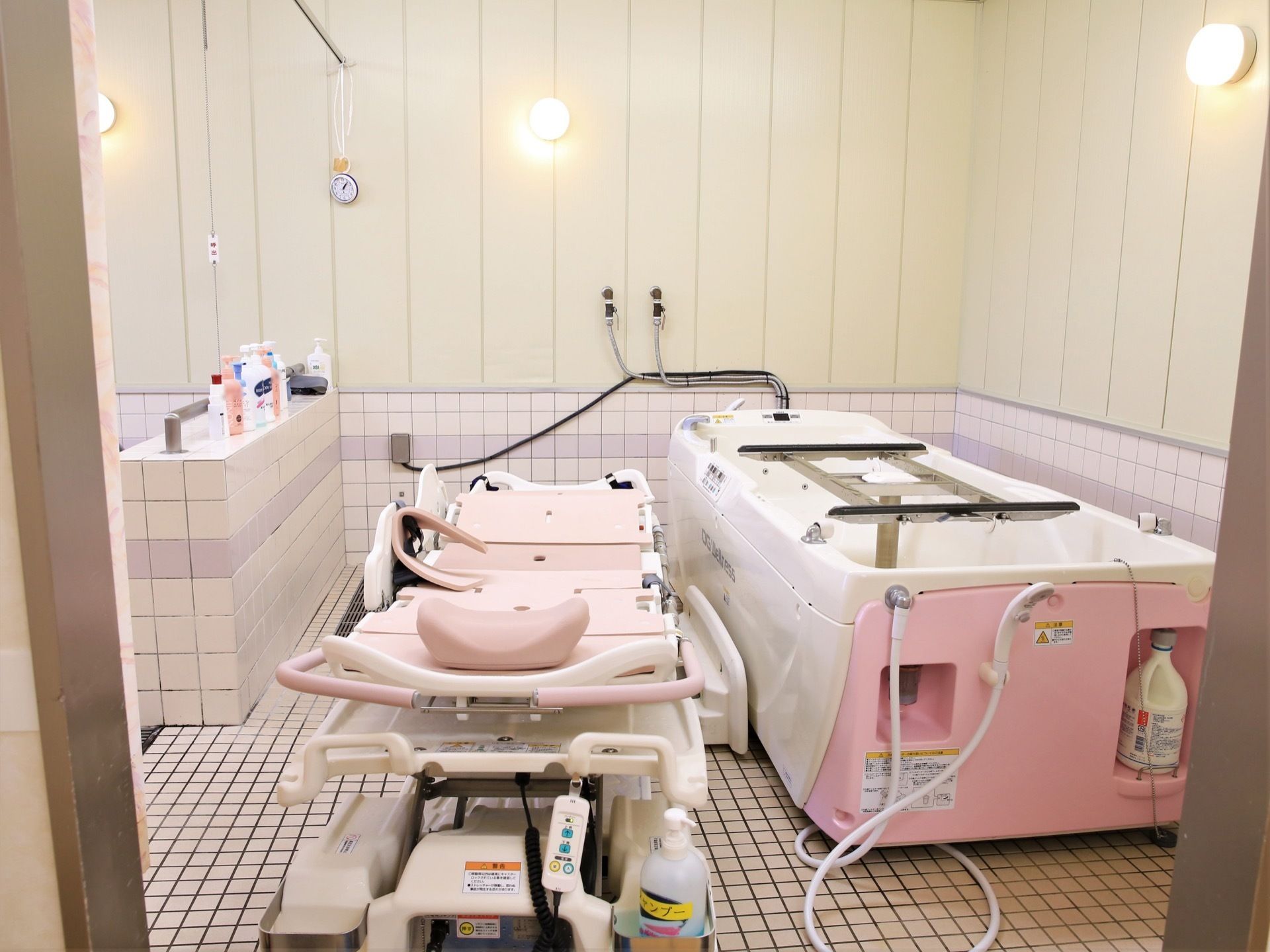
24時間看護の施設特集
常に看護師に見守られている安心感

そもそも介護施設への入居を考えている方には、健康面に不安を抱いている方も多いでしょう。とはいえ、なにも病院が併設されているほどでも…という方にお薦めなのが、ここでご紹介する24時間看護サービスを実施している施設。看護師と触れ合う時間が多くなることで利用者一人ひとりの精神的な変化も素早く知ることができ、また医師との連絡もスムーズで、“もしも”の時の対応という面でも安心です。常駐している看護師による適切な投薬や医療器具のチェックなどの看護サービスは、きっと大きな安心感をもたらすはずです。
医療依存度の高い高齢者向けの老人ホーム
持病などによる各種疾病により看護ケアや医療ケアなどを必要とする医療依存度の高い方にとって、看護師の常駐する施設というのは安心感のある環境です。
特に、夜間も看護ケアを必要とする方や、急変など緊急時の対応への備えを考えたとき、常に看護師が常駐する24時間看護師常駐型の施設は夜間の対応への充実が期待されます。
看護師が24時間常駐する施設の多くが、医療依存度の高い方を受け入れられる体制を整えている場合が多く、たん吸引やインスリン対応、IVH(中心静脈栄養)、鼻腔栄養などの受け入れを行っている施設も少なくありません。
ただ、一方で夜間の急変時などの対応をスムーズに行うために看護師を夜間も常勤させているケースもあり、事前に確認が必要。
一般的に、介護スタッフだけを常駐させている施設と比べて、看護師が24時間常駐する施設は月額利用料など料金プランが高い傾向にありますので、予算と合わせて条件に合っているかどうかを判断しましょう。
また、看護師24時間常駐により、介護保険サービス外のサービスを提供している介護付有料老人ホーム、介護保険サービスは基本サービスに加えて別途契約が必要な場合もあります。ご入居先を検討する際には、必要な医療措置に対応する場合のサービス料が総額いくらになるのかは、施設側にきちんと確認することが大切です。
たん吸引、鼻腔栄養、気管切開の方は24時間看護の施設が理想的
24時間看護師が常駐する施設は、たん吸引や気管切開などの常時看護ケアが必要な方にとって安心の環境です。
介護職員は、利用者の方に対して行える医療行為が限られているため、看護ケアや医療ケアを必要とする方の場合、常時看護をしてもらうためにも看護師が24時間常駐することは特に大切な条件です。
看護師が24時間常駐する施設で行う医療ケアとして代表的な例としては、以下の通りです。
| たん吸引・気管切開 | 数時間おきに必要な看護ケアを行う |
|---|---|
| 胃ろう・鼻腔栄養・IVH(中心静脈栄養)など | 入居者の体調に合わせた時間で対応を行う |
| インスリン注射 | 入居者に必要な回数や時間に応じて注射を行う |
| 導尿カテーテル | 看護師が24時間いることで適切なタイミングで行うことができる |
| 看取り・ターミナル | 夜間や早朝などの急変時に対応できるため、安心につながる |
24時間看護の施設は費用相場も少し高額に
介護付有料老人ホームでは、法律により入居する要介護者3人に対して、介護職員を1人以上の配置が定められていると同時に、看護職員も利用者30人未満の場合には1人以上配置することが義務づけられています。
とはいえ、制度上、看護師は日中常勤でもよく、必ずしも夜間は常駐していない点、30人未満に対して看護師1人という点において、夜間の看護ケアを必要とされる方にとっては少々心許ない体制といえるのも確かです。
こうした中で、公益社団法人全国有料老人ホーム協会が公表している平成25年度の「有料老人ホーム・サービス付き高齢者向け住宅に関する実態調査研究」では、全国にある介護付有料老人ホームのうち、看護師が24時間常駐していると回答している施設は全体の約20パーセントとなっています。なお、夜間も看護師を配置し、夜間看護体制加算を取得している介護付有料老人ホームは全体の63.3パーセントと報告されています。
また、住宅型有料老人ホームで24時間の看護体制を整えている施設は全体の約6.5パーセントとそれほど多くありません。
看護師を24時間配置しているホームは、そのほとんどが都市部に集中している点も大きな特徴の一つです。
看護師が24時間配置されていホーム数が平成24年4月時点で最も多かったのが東京都で80か所、次いで神奈川県の47か所となっています。さらに、大阪、兵庫、埼玉、千葉、愛知などが次いで多い傾向にあり、地域差があるようです。
安心の看護体制を整えている、という点ではメリットの大きい24時間看護対応施設ですが、費用相場は高めの傾向にある点は注意が必要です。
平成24年4月時点で介護サービス情報の公表システム上のデータを見てみると、24時間看護師を配置している老人ホームの45パーセント、半数近くが入居一時金1,000万円以上と高額ホームである実態が浮かび上がっています。
月額費用も同様に高い傾向にあり、全国の介護付き有料老人ホームの月額費用平均が14万7,000円だったのに対し、看護師が24時間常駐するホームの約半数が月額費用を21万円以上に設置。実に7万円程度もしくはそれ以上の差が毎月発生していることとなります。
入居先選びで費用面を重視される方は、あえて看護師を24時間配置せず、オンコール体制を採用するなどの対応で費用を抑えている施設を探してみるのもいいかもしれません。
老人ホームの看護師はどんな仕事をしてくれる?
看護師が常勤する有料老人ホームなどの入居型施設は、看護体制の充実や、医療対応の幅広さなどメリットが大きいもの。皆さんの中にも、看護師常駐、24時間看護師常駐などをこだわり条件として施設探しをしている方も多いかもしれません。
それでは、実際に有料老人ホームに勤務している看護師さんがどのような仕事をしているかを知っていますでしょうか?。
病院とは違い、有料老人ホームで働く看護師さんのお仕事は、医療行為よりも入居されている方の「健康管理」が中心となります。
朝のバイタルチェックから始まり、服薬支援、入浴前の体調チェックなど入居されている方の生活に合わせて健康管理を行う看護師は、入居者の気持ちの安心という面でも大きな役割を担っています。
また、施設には医師がいない場合が多いため、急変時の対応や体調不良時の判断などを行うのも、看護師の大切な仕事です。
日中常勤する看護師の1日の仕事の流れを見てみると、「入居者の体調などに関する引き継ぎ」からはじまり「バイタルチェック」「経管栄養介助」「服薬支援」「褥瘡処理」などを午前中に行います。
また、お昼には「食事介助」や「口腔ケア」を。午後には午前中と同様に服薬支援や経管栄養介助などを行いながら、夜勤スタッフへの申し送りのための書類作成などを行っています。
入居者の方の体調をサポートする要として働く看護師は、入居される方にとっても、気軽に不調などを相談できる頼もしい存在です。
夜勤にて夜も看護師が常駐している施設では、夜間はお休み前の服薬支援や夜間の体調不良対応、医療的なケアなどが受けられます。施設によっては、夜間は看護師がオンコール体制となっているところもありますので、必要な医療ケアを施設側に伝えて、対応可能かどうかをチェックすることが大切です。
流動食・嚥下食が提供される施設特集

高齢になると、噛んだり、また飲み込んだりするのが難しくなる場合もあります。そんな方でも充分な栄養を摂取するために作られているのが流動食や嚥下食と呼ばれる介護食です。これらの食事は、きざみ食などと違ってより介護度が重い高齢者のために提供されることが多く、必然的に、重介護の方が入居する施設で提供されています。そこでここでは、介護付有料老人ホームを中心として、流動食や嚥下食が提供される施設をご紹介していきます。
流動食や嚥下食は重介護者のための介護食
一日中寝たきりの生活をしている高齢者や噛む力や嚥下能力が低下した高齢者にとって、食材の形がしっかり残り、噛む力が必要な通常食を食べるのはかなりつらいものです。そこで食材を柔らかく煮こみ、また煮込んだ食材を細かく刻む、ミキサーで食材を粉々に砕く、混ぜるなどの、介護食をつくる手間と時間が必要となります。
介護食にはソフト食、刻み食、ペースト食などの種類がありますが、とくに嚥下状態の良くない高齢者には「流動食」や「嚥下食」が適しています。流動食は重湯(お粥)の上澄みや果汁、具のないスープ、牛乳など液状のものです。固形物が入っていないため胃腸の弱った高齢者には向いているのですが、栄養分が少なくなるので栄養不足やカロリー不足になりやすく、さらに水分が多いため胃が重くなるというデメリットがあります。
「嚥下食」はゼリー状の食事のことです。高齢者は残存歯数が少なく唾液の分泌が減少していることから、嚥下状態が悪化していることも少なくありません。水分だけではむせてしまうこともあるため、ジュースにとろみをつけたりゼラチンで、柔らかめのゼリー状に調理します。プリンやヨーグルトはその形状から、嚥下能力の低下した高齢者でも比較的容易に飲みこむことができます。バナナや桃は形が大きいと飲みこみにくいので、スプーンなどで潰して柔らかくします。
流動食に関しては、各食品メーカーから必要なエネルギーや栄養素がしっかり配合された商品が発売されています。タンパク質や各種ビタミンはもちろん、手作りの流動食では得られにくい微量元素やEPA・DHA、食物繊維、オリゴ糖などもバランスよく配合されています。味もバニラ風味、小豆風味、ヨーグルト風味、コーンスープ味、バナナ風味とさまざまなバリエーションの商品が発売されており、飽きがこないように工夫されているのも嬉しい点です。
もしご家族を自宅で介護する場合、嚥下状態に応じて流動食、嚥下食をお店で購入すれば、調理の手間がかなり省けます。自宅介護は体力と気力を消耗するもの。便利な商品を利用して介護にかかる時間を短縮し、少しでも体力を温存しておきたいものです。
摂食・嚥下のメカニズムを知って、正しい介護食選びを
摂食・嚥下という言葉、どのような意味があるのでしょうか。摂食とは食べ物を口の中に取りこむこと、つまり食べることですが、食べ物を口に入れる前段階から摂食は始まっています。摂食・嚥下は、5つの段階に分けられます。
| 先行期 | 目の前にある食べ物を認識する時期 |
|---|---|
| 準備期 | 食べ物を咀嚼して食塊を作る時期 |
| 口腔期 | 食塊を口腔から咽頭に送る時期 |
| 咽頭期 | 食塊を咽頭から食道に送る時期 |
| 食道期 | 食塊を食道から胃に送る時期 |
まず目の前にある食べ物を認識します。食べ物の形や量、臭いという情報は目や鼻などの感覚器から脳に入り、唾液の分泌量や食べ方などを判断し認識する「先行期(認知期)」が第1段階となります。
第2段階は「準備期(咀嚼期)」です。咀嚼期と書かれてある通り、食べ物を口に入れ、よく噛んで食べ物と唾液をよく口の中で混ぜます。最終的に食道に食べ物を送ることになるため、飲みこみやすい形状にするよう口のなかで食塊(食べ物の塊)をつくります。咀嚼には唾液や顎関節の動き、顎の筋肉が関連しています。残存歯数が少なくなり噛み合わせが悪くなる、義歯が合わずに噛みにくくなるなどの症状がでると顎の筋肉や感覚が衰え、唾液の分泌量も低下します。
高齢者の口腔ケアが重要であると言われるのは、歯や唾液の分泌量が咀嚼に影響し、それが栄養状態の悪化を招くからです。
第3段階は「口腔期」と呼ばれます。この段階では口のなかで作った食塊を、複雑な舌の動きによって口腔(口の中)から咽頭(のど)に送りこみます。
第4段階は「咽頭期」と呼ばれ、この段階になると食塊は咽頭(のど)から食道へと送りこまれます。このとき、食塊が気管に入ることはないのでしょうか。食塊が喉頭蓋谷と呼ばれる部分に落とし込まれると反射が起こり、喉頭蓋が喉頭口にしっかりとフタをします。このフタにより食塊は気管ではなく食道へと送られていくのです。
第5段階は「食道期」です。ここが摂食・嚥下の最終段階となります。食塊が食道へ送りこまれると食道入口部の筋肉や下咽頭収縮筋が収縮します。この筋肉の収縮により食塊が食道へと押しこまれます。この動きは食塊を食道へ押しこむだけではなく、食べ物が気管へと逆流するのも防いでいます。
以上が摂食・嚥下のメカニズムです。摂食や嚥下に問題がある場合は、本人の噛む力、嚥下能力をよく観察したうえで、それに適した介護食を選ぶことが重要です。
老化に伴う嚥下機能の低下…その原因とは?
老化は皮膚のハリの低下や白髪の増加、筋肉量の低下、免疫力低下につながっていますが、嚥下機能も老化により機能低下を起こすことがわかっています。加齢により歯が少なくなる、または入れ歯の調子が悪いと咀嚼に影響してきます。うまく食事が噛めなくなると、唾液の分泌量や顎の筋力も低下。さらに摂食がしにくくなる悪循環へ。
また高齢者の場合、脳血管性の病気、例えば脳梗塞や脳出血、さらにパーキンソン病や重症筋無力症などの病気になると嚥下機能に障がいが起こる場合があります。神経や筋肉の障がいは嚥下機能の低下を招く要因に。認知症は高齢者に多い病気ですが、認知機能が衰えることにより嚥下機能が低下することもあります。高齢になると何かしら持病をもっていることが多いのですが、病気が嚥下能力の低下を引きおこす可能性も考えられます。神経性の病気、認知機能が低下する病気を発症している高齢者には、とくに注意深いケアが必要です。
嚥下障害については、あまり深刻に受けとめられない方もいるようですがそれは間違いです。食べ物がうまく飲みこめなくなると食塊が気管に入り、誤嚥性肺炎を引き起こす原因になります。肺炎は若い方にとっては深刻な病気ではありませんが、高齢になり体の抵抗力が落ちると命取りになることも。たかが嚥下障害と甘く見ていると、取りかえしのつかないことになるかもしれません。
嚥下障害に対してはリハビリが効果的です。リラックスした状態で口を大きく縦や横に広げる、頬を大きく膨らませる、またはしぼませるなどの運動をすると頬の筋肉を鍛えることができます。発声練習は口の筋肉を鍛えることができますし、口腔ケアを行うと口の中の雑菌が減少するため、誤嚥性肺炎を防止することができます。
「嚥下ピラミッド」で見る、要介護者本人に適した介護食
「嚥下ピラミッド」はすべての食事をレベル5~レベル0までの6段階で、摂食や嚥下のしやすさにより分類したものです。
レベル5はごく一般的な食事(普通食)を指します。主食は米飯でおかずは五目豆、ひじき煮など。摂食・嚥下障害のある方には摂取しにくい食事の内容です。レベル4は介護食(移行食)です。噛む力に問題のある方向けで、食事の水分が少ないと噛みにくいため、パサつかずなめらかに、そして一口で食べられる大きさに食材をカットします。主食は全粥ないしは軟飯、おかずの柔らかさはこしあん、かぼちゃの柔らか煮が目安です。
レベル3(嚥下食Ⅲ)は、食材に油分や生クリームなどを加えて柔らかく仕上げたものです。繊維の多い野菜や根菜類、魚肉類も、油分を加えることで食べやすく柔らかく調理できます。さまざまな食材が利用できるので味のバリエーションも多くなり、飽きがきません。主食は全粥、おかずの柔らかさは水ようかん、卵料理が目安です。
レベル2(嚥下食Ⅱ)以降になると嚥下訓練食になります。嚥下訓練食はレベル0がもっとも飲みこみやすく、レベル1、レベル2とレベルが上がるごとに飲みこみがむずかしくなります。レベル2の食事はミキサーなどで混ぜたドロドロの食材をゼラチンで固めたもの。レベル1にくらべると粘度が高くなります。ゼリーやフォアグラムース、ヨーグルト人参ゼリーなどの固さがレベル2のイメージに近くなります。
レベル1になるとプリンやネギトロ、重湯ゼリー、サーモンゼリーなどレベル2の食事よりもさらに柔らかく、水分の多いものになります。レベル1・2ともに主食は重湯ゼリーです。
レベル0はもっとも嚥下状態の良くない方が摂取する食事です。お茶や果汁にゼラチンを入れるお茶ゼリーや果汁ゼリーが、やわらかさの目安。レベル0の食事はあまり噛む必要はなく、嚥下しやすい形状、そして柔らかさに調整されています。嚥下機能に問題のある方はレベル0から訓練を始め、レベル1(嚥下訓練食)~レベル2(嚥下訓練食)~レベル3(嚥下食)~レベル4(介護食)~レベル5(普通食)と訓練を進めることになります。